Εισαγωγή
Για πολλούς συνανθρώπους μας, δεν είναι σπάνιο το να ζεις με χρόνιο καύσο, αυτό που ο πολύς κόσμος λέει λαϊκά «καούρα», για χρόνια – μάλιστα, πολλοί ασθενείς το θεωρούν μια άκακη ενόχληση που αντιμετωπίζεται εύκολα με ένα αντιόξινο χάπι μετά το φαγητό ή πριν ξαπλώσουν. Ωστόσο, η γαστροοισοφαγική παλινδρόμηση (ΓΟΠ) είναι κάτι πολύ περισσότερο από μια αθώα ενόχληση μετά το φαγητό. Πρόκειται για μια χρόνια πάθηση που επηρεάζει περίπου το 20–30 % του ενήλικου πληθυσμού στην Ευρώπη, και που, όταν αφεθεί ανεξέλεγκτη, μπορεί να οδηγήσει σε σοβαρές επιπλοκές όπως είναι η οισοφαγίτιδα, ή ακόμη και να δημιουργήσει προδιάθεση για ορισμένες μορφές καρκίνου. Σε αυτό το άρθρο θα προσπαθήσουμε μαζί να καταλάβουμε τι ακριβώς είναι η γαστροοισοφαγική παλινδρόμηση, πώς ακριβώς γίνεται η διάγνωσή της και ποιες πραγματικά είναι οι διαθέσιμες θεραπευτικές επιλογές, χωρίς περιττούς περισρισμούς στην καθημερινότητά μας.
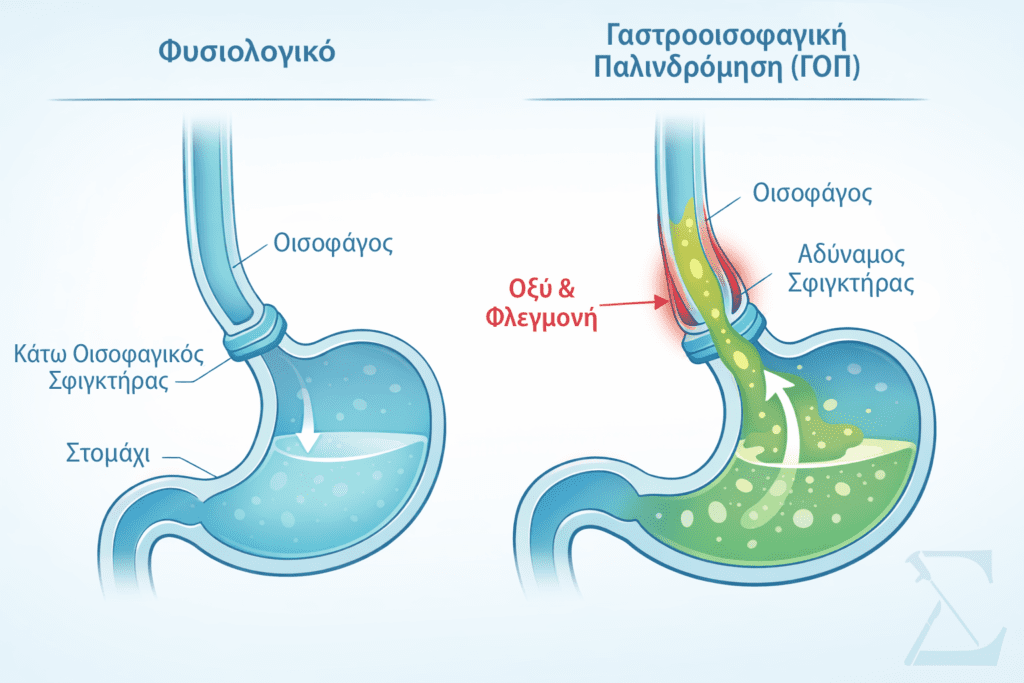
Τι Είναι η Γαστροοισοφαγική Παλινδρόμηση;
Ο οισοφάγος μεταφέρει την τροφή από το στόμα στο στομάχι, και στο κατώτερο άκρο του υπάρχει ένας μυϊκός μηχανισμός γνωστός ως κατώτερος οισοφαγικός σφιγκτήρας. Αυτός ο σφιγκτήρας λειτουργεί σαν βαλβίδα που ανοίγει για να περάσει η τροφή και κλείνει αμέσως μετά, εμποδίζοντας το γαστρικό οξύ από το να γυρίσει προς τα πίσω. Όταν ο σφιγκτήρας αυτός χαλαρώνει ανεπαρκώς ή συχνότερα από το κανονικό, το οξύ παλινδρομεί στον οισοφάγο, προκαλώντας ερεθισμό και φλεγμονή στο ευαίσθητο βλεννογόνο του. Πολύ συχνά η γαστροοισοφαγική παλινδρόμηση συνυπάρχει με κάποια διαφραγματοκήλη – δηλαδή μια κατασκευαστική αδυναμία στο σημείο του διαφράγματος δια μέσου του οποίου ένα τμήμα του στομαχιού «γλιστράει» πάνω από αυτό και περνάει στο θώρακα, και η οποία αποδυναμώνει ακόμη περισσότερο τον αντιπαλινδρομικό μηχανισμό και επιδεινώνει τα συμπτώματα.
Τα κλασικά συμπτώματα της ΓΟΠ περιλαμβάνουν τον οπισθοστερνικό καύσο, δηλαδή το γνωστό σε όλους μας αίσθημα καψίματος πίσω από το στέρνο που επιδεινώνεται μετά τα γεύματα ή όταν ο ασθενής ξαπλώνει σε ύπτια θέση (ανάσκελα), καθώς και την παλινδρόμηση τροφής ή όξινων υγρών που μπορεί να φτάνει ως και το στόμα. Ωστόσο, η πάθηση εκδηλώνεται συχνά και με συμπτώματα πιο σπάνια και μη αναμενόμενα, τα λεγόμενα άτυπα συμπτώματα: χρόνιος βήχας κυρίως τη νύχτα, βραχνάδα και αίσθημα κόμπου στον λαιμό, ακόμη και πόνος στο στήθος που μπορεί να μιμηθεί τον πόνο του εμφράγματος του μυοκαρδίου. Δεν είναι ασυνήθιστο για αρκετούς ασθενείς να επισκέπτονται πρώτα τον πνευμονολόγο ή τον ωτορινολαρυγγολόγο πριν ανακαλυφθεί η πραγματική αιτία – η έγκαιρη και σωστή διάγνωση είναι εξαιρετικά σημαντική.
Ποιοι Παράγοντες Κινδύνου Υπάρχουν;
Ο πιο σημαντικός παράγοντας κινδύνου για τη γαστροοισοφαγική παλινδρόμηση είναι η παχυσαρκία, καθώς η αυξημένη ενδοκοιλιακή πίεση σπρώχνει το περιεχόμενο του στομάχου προς τα πάνω και «παραβιάζει» τον σφιγκτήρα. Έχει αποδειχθεί από αρκετές μελέτες ότι ακόμη και μία μέτρια αύξηση του σωματικού βάρους μπορεί να αυξήσει σημαντικά τη συχνότητα των παλινδρομικών επεισοδίων. Το κάπνισμα ενοχοποιείται επίσης: μειώνει την ισχύ του κατώτερου οισοφαγικού σφιγκτήρα και καθυστερεί τη γαστρική κένωση, ενώ και ορισμένες συνήθειες στο φαγητό – όπως η κατανάλωση λιπαρών τροφών, καφεΐνης, αλκοόλ και μεγάλων γευμάτων αμέσως πριν τον ύπνο – επιδεινώνουν αισθητά τα συμπτώματα. Στις γυναίκες, η εγκυμοσύνη αποτελεί επίσης παράγοντα κινδύνου, αφού η επίδραση των ορμονών της κυήσεως σε συνδυασμό με την αυξημένη πίεση από τη μήτρα ευνοούν την παλινδρόμηση. Τέλος, ορισμένα φάρμακα, όπως τα αντιφλεγμονώδη και κάποια αντιυπερτασικά, μπορούν να χαλαρώσουν τον σφιγκτήρα και να προκαλέσουν ή να επιδεινώσουν τη νόσο.
Διάγνωση στη Γαστροοισοφαγική Παλινδρόμηση
Η γαστροσκόπηση αποτελεί τη βασική εξέταση που χρειαζόμαστε, καθώς μας επιτρέπει να ελέγξουμε το βλεννογόνο του οισοφάγου άμεσα, τόσο οπτικά όσο και με λήψη βιοψιών αν αυτό είναι απαραίτητο. Με αυτόν τον τρόπο μπορούμε να διαπιστώσουμε τυχόν οισοφαγίτιδα ή άλλες αλλοιώσεις στον κατώτερο οισοφάγο, όπως λ.χ. βλάβες τύπου Barrett (μια κατάσταση όπου ο βλεννογόνος «αλλάζει» λόγω της διαρκούς και μακροχρόνιας έκθεσης στα οξέα του στομάχου, και που μπορεί να οδηγήσει σε καρκίνο του οισοφάγου αν δεν αντιμετωπιστεί εγκαίρως).
Για να επιβεβαιώσουμε με ακρίβεια τη συχνότητα και τη διάρκεια των επεισοδίων παλινδρόμησης κατά τη διάρκεια της ημέρας, μια άλλη εξέταση που γίνεται είναι η λεγόμενη εικοσιτετράωρη πεχαμετρία (ph-μετρία): τοποθετείται στον ασθενή ένα ειδικό καταγραφικό φορητό μηχάνημα, που μετράει την οξύτητα σε διάφορα σημειά του οισοφάγου και του στομάχου και μας δίνει αναλυτικά δεδομένα για το πόσα και πόσο έντονα επεισόδια όξινης παλινδρόμησης θα παρατηρηθούν μέσα στο εικοσιτετράωρο.
Τέλος, η εξέταση της μανομετρίας οισοφάγου υψηλής ανάλυσης (high-resolution manometry) μετρά τις πιέσεις και την κινητικότητα του οισοφάγου και του κατώτερου οισοφαγικού σφιγκτήρα, και δίνει στο χειρουργό πληροφορίες που τον βοηθούν να προτείνει τον κατάλληλο τύπο αντιπαλινδρομικής επέμβασης. Με αυτόν τον τρόπο εξασφαλίζεται ότι κάθε ασθενής θα λάβει εξατομικευμένα τη θεραπεία που ταιριάζει ακριβώς στο δικό του πρόβλημα.
Φαρμακευτική Αγωγή και τα Όριά της
Θεραπεία πρώτης γραμμής για τη ΓΟΠ θεωρούνται τα φάρμακα που είναι γνωστά ως αναστολείς αντλίας πρωτονίων (proton pump inhibitors – PPIs), όπως είναι η ομεπραζόλη (Losec) και η εσομεπραζόλη (Nexium). Στους περισσότερους ασθενείς, προσφέρουν αποτελεσματική ανακούφιση από τα συμπτώματα – ωστόσο, τα δεδομένα δείχνουν ότι ένα σημαντικό ποσοστό ασθενών, περίπου 30–40 %, δεν ανταποκρίνεται επαρκώς στη φαρμακευτική αγωγή ή εξακολουθεί να εμφανίζει ενοχλητικά συμπτώματα παρά τη λήψη φαρμάκων. Η μακροχρόνια χρήση PPIs, φυσικά, συνοδεύεται και αυτή από ανεπιθύμητες ενέργειες, καθώς έχει συνδεθεί με αυξημένο κίνδυνο για κατάγματα, υπομαγνησιαιμία και διαταραχές στην απορρόφηση της βιταμίνης B12 και του σιδήρου. Αυτό δεν σημαίνει ότι τα φάρμακα αυτά πρέπει να αποφεύγονται – απεναντίας, παραμένουν πολύτιμα όταν χρησιμοποιούνται σωστά και για την κατάλληλη διάρκεια. Σημαίνει, όμως, ότι για ορισμένους ασθενείς η φαρμακευτική αγωγή δεν αποτελεί τη μοναδική ή την οριστική λύση.
Πότε Χρειάζεται Χειρουργείο;
Η χειρουργική θεραπεία της γαστροοισοφαγικής παλινδρόμησης έχει νόημα σε συγκεκριμένες περιπτώσεις ασθενών όπου η νόσος δε μπορεί (πλέον) να ελεγχθεί με φαρμακευτική αγωγή. Ασθενείς που δεν ανταποκρίνονται στα PPIs, που εμφανίζουν σημαντικές ανεπιθύμητες ενέργειες από τη μακροχρόνια λήψη τους, καθώς και ασθενείς με μεγάλη διαφραγματοκήλη που συντηρεί τον μηχανισμό της παλινδρόμησης, αποτελούν κλασικές ενδείξεις. Η συχνότερη και μεγαλύτερη κατηγορία ασθενών, όμως, που αναζητούν χειρουργική λύση στο πρόβλημά τους, είναι εκείνη των νεότερων συνήθως ασθενών που είτε δεν επιθυμούν να λαμβάνουν αγωγή για την παλινδρόμηση εφ’ όρου ζωής, ή εμφανίζουν υποτροπή των συμπτωμάτων τους αμέσως μετά τη διακοπή των φαρμάκων, κάτι που πρακτικά τους καθιστά εξαρτώμενους από αυτά. Αυτοί οι ασθενείς μπορούν να ωφεληθούν ουσιαστικά από μια αντιπαλινδρομική επέμβαση που αποκαθιστά μηχανικά τη λειτουργία του σφιγκτήρα.
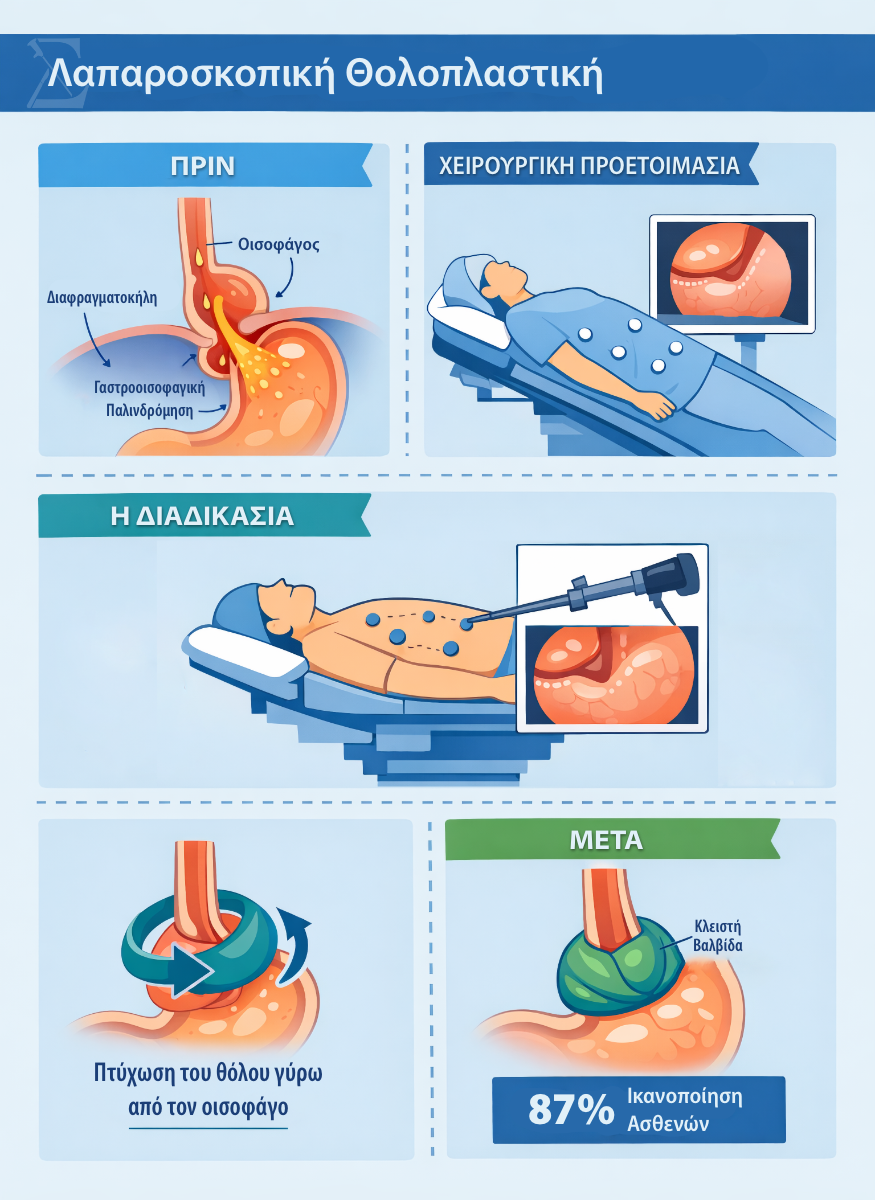
Λαπαροσκοπική και Ρομποτική Θολοπλαστική
Ο τύπος επέμβασης που «επισκευάζει», ή μάλλον ανακατασκευάζει, τον αντιπαλινδρομικό μηχανισμό στον κατώτερο οισοφάγο, λέγεται θολοπλαστική. Οι δύο δημοφιλέστερες θολοπλαστικές τεχνικές είναι η θολοπλαστική κατά Nissen και κατά Toupet.
Η λαπαροσκοπική θολοπλαστική κατά Nissen (360 μοίρες) θεωρείται το χρυσό πρότυπο της αντιπαλινδρομικής χειρουργικής. Σε αυτό το χειρουργείο, περιτυλίγεται ο θόλος του στομάχου γύρω από τον κατώτερο οισοφάγο, δημιουργώντας μια νέα, ισχυρή βαλβίδα που εμποδίζει την παλινδρόμηση. Μακροχρόνια δεδομένα από μελέτες με παρακολούθηση πάνω από δέκα έτη δείχνουν ότι σχεδόν εννιά στους δέκα ασθενείς είναι ικανοποιημένοι από το αποτέλεσμα, ενώ τα συμπτώματα παλινδρόμησης μειώνονται δραματικά, από 68,7 % πριν την επέμβαση σε μόλις 13,4 % μετά.
Η μερική θολοπλαστική κατά Toupet (270 μοίρες) είναι μια άλλη, λιγότερο επιθετική αντιπαλινδρομική επέμβαση, κατά την οποία ο θόλος του στομάχου περιτυλίγεται κατά τα τρία τέταρτα πίσω και στα πλάγια του κατώτερου οισοφάγου, σχηματίζοντας και πάλι έναν νέο μηχανισμό που αποτρέπει τα επεισόδια παλινδρόμησης. Είναι μια τεχνική εξίσου αξιόπιστη, με συγκρίσιμα ποσοστά ελέγχου της παλινδρόμησης αλλά σημαντικά χαμηλότερο κίνδυνο δυσφαγίας, και γι’ αυτόν ακριβώς το λόγο τείνει πλέον να είναι η προτιμώμενη μέθοδος χειρουργικής θεραπείας της ΓΟΠ.
Μία μεγάλη μετα-ανάλυση 78 μελετών με λίγο περισσότερους από 9,5 χιλιάδες ασθενείς απέδειξε ότι η θολοπλαστική είναι μια σταθερή και αξιόπιστη θεραπευτική επιλογή, με ψηλά ποσοστά ελέγχου τόσο των τυπικών όσο και των άτυπων συμπτωμάτων. Στις μέρες μας, η χρήση των ρομποτικών χειρουργικών συστημάτων, με τη μεγαλύτερη ακρίβεια στην κίνηση και τους χειρισμούς, την καλύτερη όραση και τη σταθερότητα που προσφέρουν, μας δίνει τη δυνατότητα να πραγματοποιούμε αυτά τα χειρουργεία ρομποτικά. Πλέον, η ρομποτική θολοπλαστική εχει αποδειχθεί ισοδύναμη με τη λαπαροσκοπική τεχνική τόσο ως προς την αποτελεσματικότητα όσο και ως προς την ασφάλεια. Σε εξειδικευμένα χέρια, η αντιπαλινδρομική χειρουργική αποτελεί μια ασφαλή επέμβαση με προβλέψιμα αποτελέσματα και γρήγορη ανάρρωση.
Μην Αγνοείτε τα Συμπτώματα
Αν πάσχετε από γαστροοισοφαγική παλινδρόμηση, δεν είναι ανάγκη να βασίζεστε στα φάρμακα εφ’ όρου ζωής. Αν η φαρμακευτική αγωγή δε σας καλύπτει πλήρως, αν έχετε ανεπιθύμητες ενέργειες από αυτήν, ή αν τα συμπτώματα επιστρέφουν με το που τη διακόπτετε, η λαπαροσκοπική ή η ρομποτική θολοπλαστική προσφέρει μια αξιόπιστη και καταξιωμένη λύση με μακροχρόνια αποτελέσματα. Είναι σημαντικό να σας εξετάσει ένας εξειδικευμένος χειρουργός στο αντικείμενο, ο οποίος θα σκύψει πάνω από το πρόβλημά σας με προσοχή, και θα σας προτείνει εξατομικευμένα επιλογές που είναι μελετημένες ειδικά για το προσωπικό σας πρόβλημα υγείας.
Ο κ. Σμπαρούνης είναι γενικός χειρουργός με εξειδίκευση στη λαπαροσκοπική και ρομποτική χειρουργική, με εκτεταμένη εμπειρία στην αντιπαλινδρομική χειρουργική και την αποκατάσταση διαφραγματοκήλης. Μπορείτε να κλείσετε ραντεβού είτε μέσω της σελίδας Επικοινωνία του site μας, καλώντας απ’ ευθείας στο 6975023763, ή μέσω του προφίλ του χειρουργού στο DoctorAnytime.
Πηγές
- Principe JC et al. – Long-term outcomes of laparoscopic Nissen fundoplication (Annals of Surgery, 2026)
- Mirza W et al. – Robotic vs laparoscopic Nissen fundoplication, meta-analysis of RCTs (Journal of Robotic Surgery, 2025)
- Tadé Y et al. – Fundoplication outcomes meta-analysis, 78 studies, 9.516 patients (Surgical Endoscopy, 2025)
- Philippoteaux C et al. – Proton pump inhibitors and bone metabolism, systematic review (Joint Bone Spine, 2024)
- Peristeri DV et al. – Total vs posterior partial fundoplication, systematic review (Ann R Coll Surg Engl, 2024)
- Surgical procedures in gastroesophageal reflux disease – evidence-based review (Acta Gastroenterologica Latinoamericana, 2025)